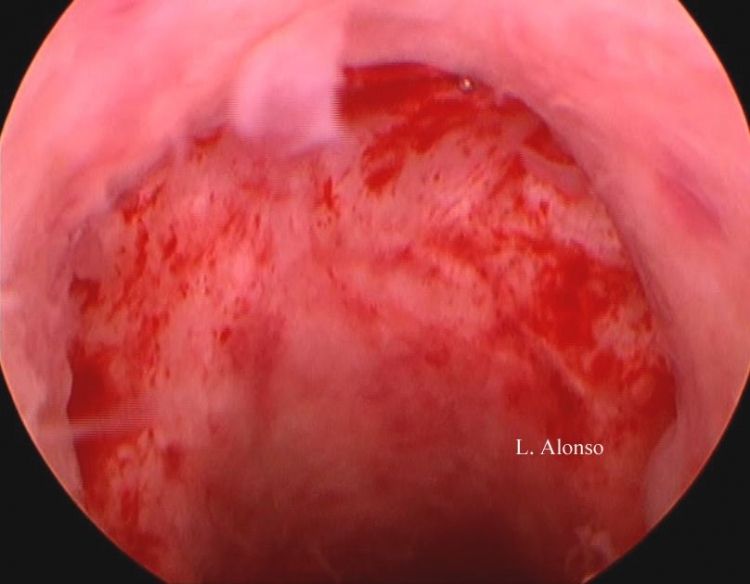
इस्तमोसल। हिस्टेरोस्कोपिक और लैप्रोस्कोपिक सर्जरी
पूर्ववर्ती निचले गर्भाशय खंड में यह "गैप" अलग-अलग नाम प्राप्त करता है, सबसे अधिक इस्तेमाल किया जाने वाला शब्द "आला" या इस्मोसेसेल है। यह दोष और कुछ नैदानिक लक्षणों जैसे कि मेनोरेजिया, पेट में दर्द, डिस्पेर्यूनिया और डिसमेनोरिया के साथ इसका संबंध मॉरिस ने "सिजेरियन स्कार सिंड्रोम" शब्द का उपयोग करके बताया था। सिजेरियन निशान दोष (CSD) की अनुमानित घटना 24% से 56% [10] तक होती है। रिपोर्ट के आधार पर यह घटना काफी भिन्न होती है। यह परिभाषाओं में भिन्नता और दोष के निदान के लिए उपयोग की जाने वाली विधियों में अंतर के कारण है। एनाटॉमिक दोष और पोस्टमेनस्ट्रुअल रक्तस्राव के विभिन्न डिग्री की उपस्थिति और अन्य स्त्री रोग संबंधी लक्षणों जैसे कि डिसमेनोरिया, क्रोनिक पैल्विक दर्द और बांझपन के बीच एक स्पष्ट संबंध है। इस स्थिति का निदान मुख्य रूप से नैदानिक लक्षणों, अल्ट्रासाउंड मूल्यांकन और हिस्टेरोस्कोपी में आधारित है। सीजेरियन निशान दोष के निदान में ट्रांसवेजिनल अल्ट्रासाउंड और हिस्टेरोस्कोपी के बीच एक उच्च सहसंबंध है, जैसा कि विभिन्न पत्रों में देखा गया है।
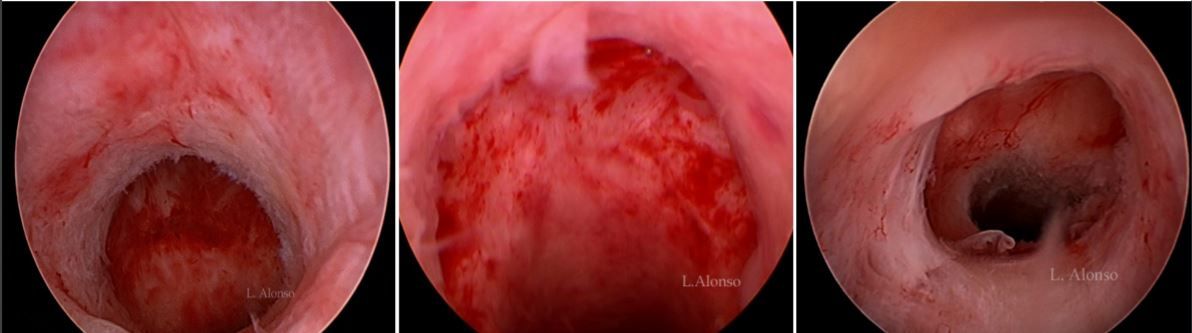
इस दोष को कम करने के लिए विभिन्न उपचार प्रस्तावित किए गए हैं। मासिक धर्म के रक्त को कम करने के लिए मौखिक गर्भ निरोधकों के उपयोग के साथ चिकित्सा चिकित्सा, रक्त के जल निकासी की सुविधा के लिए हिस्टेरोस्कोपी सर्जरी और दोष को सही करने के लिए स्थानीय उत्पादन और लैप्रोस्कोपिक या योनि सर्जरी को कम करने के लिए, इस्मेटिक क्षेत्र की सामान्य शारीरिक रचना को बहाल करने की कोशिश करना। चयनित दृष्टिकोण की परवाह किए बिना Isthmocele मरम्मत सर्जरी करते समय, उद्देश्य पोस्टमेनस्ट्रुअल रक्तस्राव के लिए जिम्मेदार कारकों के उपचार में होना चाहिए। इस तरह से कार्य करने से रोगी के लक्षणों में सुधार होगा, बिगड़ा हुआ शुक्राणु परिवहन से जुड़ी बांझपन की समस्या को हल करेगा और पुरानी सूजन को कम करेगा, जिससे संबंधित दर्दनाक लक्षणों में सुधार होगा।
गुबिनी की सिफारिश के बाद हिस्टेरोस्कोपिक सर्जिकल आइसथोम्सल सुधार तकनीक में चार चरण होते हैं। जैसा कि पहले उल्लेख किया गया है, फेब्रिस द्वारा प्रस्तावित तकनीक के साथ अंतर निचले और ऊपरी दोनों रेशेदार मेहराब के स्नेह में निहित है।
सर्जिकल तकनीक आमतौर पर सर्वाइकल कैनाल के फैलाव के बाद 26-27 fr के रेक्टोस्कोप से की जाती है। बहुत से लेखक छोटे रेसेक्टरों या यहाँ तक कि मिनी-रेसेक्टरों का उपयोग करना पसंद करते हैं जिन्हें पूर्व ग्रीवा फैलाव की आवश्यकता नहीं होती। पिछले ग्रीवा फैलाव का प्रदर्शन नहीं करने से, इस्मोसेले की सामान्य शारीरिक रचना में बदलाव नहीं किया जाता है, शारीरिक संरचनाओं में किसी भी कलाकृति को बनाए बिना इसकी प्राकृतिक अवस्था में दोष की पहचान करना बेहतर होता है।
एक Ithmocele मरम्मत करने के लिए निम्नलिखित चरणों का पालन करें:
1- निचले तंतुमय चाप की लकीर। मासिक धर्म प्रवाह के प्राकृतिक निकास के लिए ज़िम्मेदार इस रेशेदार ऊतक का उच्छेदन किया जाता है। पूर्वकाल के चेहरे की निरंतरता बहाल होने तक, यह दोषपूर्ण चाप को पुनर्जीवित किया जाना चाहिए, दोष को सपाट बना देता है, जो कि इस्थमोसेले गुंबद के दृश्य की अनुमति देता है। इस रेशेदार ऊतक को पुनर्जीवित करके, हम इस्मोसेले को पोस्टमेनस्ट्रुअल रक्त के भंडार के रूप में कार्य करने से रोकते हैं।
2- पश्च चाप की लकीर। मासिक धर्म के बाद पीछे के आर्च को कम करने से रेशेदार प्रतिकर्षण कम हो जाता है और गर्भाशय की सिकुड़न में सुधार होता है, जो गर्भाशय की सफाई में एक बहुत महत्वपूर्ण कारक है।
3- इसोस्मोसेले के तल पर वाहिकाओं का सतही जमाव। उद्देश्य isthmocele के तल पर पाए जाने वाले सूजन और संवहनी नाजुकता से प्राप्त सीटू में मासिक धर्म के रक्त और मलबे के उत्पादन को कम करना है। हमें याद रखना चाहिए कि गहरी 4- उद्घाटन को बंद करना। ज्यादातर लेखक मायोमेट्रियम के बंद होने के लिए डबल लेयर में रिसोर्बेबल सिवनी मैटीरियल का इस्तेमाल करते हैं। हमने देखा है कि अगर यह पहले कोनों पर और फिर दोष के केंद्र के स्तर पर किया जाता है तो यह आसान है। ये दो परतें अवशिष्ट मायोमेट्रियम की अधिक मोटाई प्राप्त करने के लिए अभिप्रेत हैं जो इस प्रकार पिछले दोष को समाप्त करती हैं। इसके बाद, पेरिटोनियल क्लोजर किया जाता है।
लेप्रोस्कोपिक सुधार तकनीक के लिए लैप्रोस्कोपिक सर्जरी के उच्च कौशल स्तर और एक अच्छे लेप्रोस्कोपिक सिवनी तकनीक की आवश्यकता होती है, प्रक्रिया का सबसे कठिन चरण वेसिकेरोटीन स्पेस का विच्छेदन है। वर्तमान में लेप्रोस्कोपिक मरम्मत तकनीक को चुनने पर एक आम सहमति है जब अवशिष्ट मायोमेट्रियम की मोटाई 3 मिमी से कम होती है, जो कि हिस्टेरोस्कोपिक दृष्टिकोण के साथ प्रदर्शन करने पर मूत्राशय की चोट की संभावना को बढ़ाते हुए अवशिष्ट मायोमेट्रियम का थोड़ा सुरक्षा मार्जिन होता है।
आरओपीआईआर के लिए रूट का विकल्प
Isthmocele के उपचार के लिए सर्जिकल तकनीकों को केवल लक्षणों से राहत या रोगसूचक राहत के साथ दोष पुनर्संरचना में विभाजित किया जा सकता है।
रोगसूचक सर्जरी का उद्देश्य इसोस्मोसेले से जुड़े लक्षणों में सुधार करना है जैसे कि पश्चात रक्तस्राव, बांझपन और दर्द। इस प्रकार की सर्जरी एक हिस्टेरोस्कोपिक दृष्टिकोण के साथ की जाती है जिसका उद्देश्य उपचार दोष को ठीक करना नहीं है बल्कि केवल संबंधित लक्षणों को सुधारना है।
सुधारात्मक या रिपेरेटिव सर्जरी दोष को ठीक करने और इस्थमिक स्तर पर सामान्य शरीर रचना को बहाल करने के लक्ष्य का पीछा करती है। इस तरह की सर्जरी को लैप्रोस्कोपिक, रोबोटिक, संयुक्त या योनि रूप से किया जा सकता है। दोष का उद्घाटन, किनारों से रेशेदार निशान ऊतक का उत्सर्जन और विमानों द्वारा दोष को बंद करना इन तकनीकों के सामान्य बिंदु हैं।
यह ध्यान दिया जाना चाहिए कि सभी isthmoceles रोगसूचक नहीं हैं, कि सभी पोस्टमेनस्ट्रुअल रक्तस्राव या बांझपन से जुड़े नहीं हैं और यह सर्जरी केवल रोगसूचक मामलों के लिए आरक्षित होनी चाहिए।
हाल ही में हिस्टेरोस्कोपी पर ग्लोबल कांग्रेस की वैज्ञानिक समिति का एक समझौता प्रकाशित किया गया था जिसमें कहा गया है कि
हिस्टेरोस्कोपिक दृष्टिकोण इस विकृति के इलाज के लिए एक आरामदायक और सुरक्षित विकल्प का प्रतिनिधित्व करता है जब अवशिष्ट एंडोमेट्रियल मोटाई कम से कम 3 मिमी है। दूसरी ओर, जब अवशिष्ट मायोमेट्रियम की मोटाई 3 मिमी से कम होती है, तो
पसंदीदा मार्ग लेप्रोस्कोपिक, रोबोटिक, योनि या संयुक्त होना चाहिए, अगर गर्भाशय वेध और मूत्राशय की चोट के जोखिम के कारण, यदि हिस्टेरोस्कोपिक मार्ग चुना जाता है।
Top

इस दोष को कम करने के लिए विभिन्न उपचार प्रस्तावित किए गए हैं। मासिक धर्म के रक्त को कम करने के लिए मौखिक गर्भ निरोधकों के उपयोग के साथ चिकित्सा चिकित्सा, रक्त के जल निकासी की सुविधा के लिए हिस्टेरोस्कोपी सर्जरी और दोष को सही करने के लिए स्थानीय उत्पादन और लैप्रोस्कोपिक या योनि सर्जरी को कम करने के लिए, इस्मेटिक क्षेत्र की सामान्य शारीरिक रचना को बहाल करने की कोशिश करना। चयनित दृष्टिकोण की परवाह किए बिना Isthmocele मरम्मत सर्जरी करते समय, उद्देश्य पोस्टमेनस्ट्रुअल रक्तस्राव के लिए जिम्मेदार कारकों के उपचार में होना चाहिए। इस तरह से कार्य करने से रोगी के लक्षणों में सुधार होगा, बिगड़ा हुआ शुक्राणु परिवहन से जुड़ी बांझपन की समस्या को हल करेगा और पुरानी सूजन को कम करेगा, जिससे संबंधित दर्दनाक लक्षणों में सुधार होगा।
गुबिनी की सिफारिश के बाद हिस्टेरोस्कोपिक सर्जिकल आइसथोम्सल सुधार तकनीक में चार चरण होते हैं। जैसा कि पहले उल्लेख किया गया है, फेब्रिस द्वारा प्रस्तावित तकनीक के साथ अंतर निचले और ऊपरी दोनों रेशेदार मेहराब के स्नेह में निहित है।
सर्जिकल तकनीक आमतौर पर सर्वाइकल कैनाल के फैलाव के बाद 26-27 fr के रेक्टोस्कोप से की जाती है। बहुत से लेखक छोटे रेसेक्टरों या यहाँ तक कि मिनी-रेसेक्टरों का उपयोग करना पसंद करते हैं जिन्हें पूर्व ग्रीवा फैलाव की आवश्यकता नहीं होती। पिछले ग्रीवा फैलाव का प्रदर्शन नहीं करने से, इस्मोसेले की सामान्य शारीरिक रचना में बदलाव नहीं किया जाता है, शारीरिक संरचनाओं में किसी भी कलाकृति को बनाए बिना इसकी प्राकृतिक अवस्था में दोष की पहचान करना बेहतर होता है।
एक Ithmocele मरम्मत करने के लिए निम्नलिखित चरणों का पालन करें:
1- निचले तंतुमय चाप की लकीर। मासिक धर्म प्रवाह के प्राकृतिक निकास के लिए ज़िम्मेदार इस रेशेदार ऊतक का उच्छेदन किया जाता है। पूर्वकाल के चेहरे की निरंतरता बहाल होने तक, यह दोषपूर्ण चाप को पुनर्जीवित किया जाना चाहिए, दोष को सपाट बना देता है, जो कि इस्थमोसेले गुंबद के दृश्य की अनुमति देता है। इस रेशेदार ऊतक को पुनर्जीवित करके, हम इस्मोसेले को पोस्टमेनस्ट्रुअल रक्त के भंडार के रूप में कार्य करने से रोकते हैं।
2- पश्च चाप की लकीर। मासिक धर्म के बाद पीछे के आर्च को कम करने से रेशेदार प्रतिकर्षण कम हो जाता है और गर्भाशय की सिकुड़न में सुधार होता है, जो गर्भाशय की सफाई में एक बहुत महत्वपूर्ण कारक है।
3- इसोस्मोसेले के तल पर वाहिकाओं का सतही जमाव। उद्देश्य isthmocele के तल पर पाए जाने वाले सूजन और संवहनी नाजुकता से प्राप्त सीटू में मासिक धर्म के रक्त और मलबे के उत्पादन को कम करना है। हमें याद रखना चाहिए कि गहरी 4- उद्घाटन को बंद करना। ज्यादातर लेखक मायोमेट्रियम के बंद होने के लिए डबल लेयर में रिसोर्बेबल सिवनी मैटीरियल का इस्तेमाल करते हैं। हमने देखा है कि अगर यह पहले कोनों पर और फिर दोष के केंद्र के स्तर पर किया जाता है तो यह आसान है। ये दो परतें अवशिष्ट मायोमेट्रियम की अधिक मोटाई प्राप्त करने के लिए अभिप्रेत हैं जो इस प्रकार पिछले दोष को समाप्त करती हैं। इसके बाद, पेरिटोनियल क्लोजर किया जाता है।
लेप्रोस्कोपिक सुधार तकनीक के लिए लैप्रोस्कोपिक सर्जरी के उच्च कौशल स्तर और एक अच्छे लेप्रोस्कोपिक सिवनी तकनीक की आवश्यकता होती है, प्रक्रिया का सबसे कठिन चरण वेसिकेरोटीन स्पेस का विच्छेदन है। वर्तमान में लेप्रोस्कोपिक मरम्मत तकनीक को चुनने पर एक आम सहमति है जब अवशिष्ट मायोमेट्रियम की मोटाई 3 मिमी से कम होती है, जो कि हिस्टेरोस्कोपिक दृष्टिकोण के साथ प्रदर्शन करने पर मूत्राशय की चोट की संभावना को बढ़ाते हुए अवशिष्ट मायोमेट्रियम का थोड़ा सुरक्षा मार्जिन होता है।
आरओपीआईआर के लिए रूट का विकल्प
Isthmocele के उपचार के लिए सर्जिकल तकनीकों को केवल लक्षणों से राहत या रोगसूचक राहत के साथ दोष पुनर्संरचना में विभाजित किया जा सकता है।
रोगसूचक सर्जरी का उद्देश्य इसोस्मोसेले से जुड़े लक्षणों में सुधार करना है जैसे कि पश्चात रक्तस्राव, बांझपन और दर्द। इस प्रकार की सर्जरी एक हिस्टेरोस्कोपिक दृष्टिकोण के साथ की जाती है जिसका उद्देश्य उपचार दोष को ठीक करना नहीं है बल्कि केवल संबंधित लक्षणों को सुधारना है।
सुधारात्मक या रिपेरेटिव सर्जरी दोष को ठीक करने और इस्थमिक स्तर पर सामान्य शरीर रचना को बहाल करने के लक्ष्य का पीछा करती है। इस तरह की सर्जरी को लैप्रोस्कोपिक, रोबोटिक, संयुक्त या योनि रूप से किया जा सकता है। दोष का उद्घाटन, किनारों से रेशेदार निशान ऊतक का उत्सर्जन और विमानों द्वारा दोष को बंद करना इन तकनीकों के सामान्य बिंदु हैं।
यह ध्यान दिया जाना चाहिए कि सभी isthmoceles रोगसूचक नहीं हैं, कि सभी पोस्टमेनस्ट्रुअल रक्तस्राव या बांझपन से जुड़े नहीं हैं और यह सर्जरी केवल रोगसूचक मामलों के लिए आरक्षित होनी चाहिए।
हाल ही में हिस्टेरोस्कोपी पर ग्लोबल कांग्रेस की वैज्ञानिक समिति का एक समझौता प्रकाशित किया गया था जिसमें कहा गया है कि
हिस्टेरोस्कोपिक दृष्टिकोण इस विकृति के इलाज के लिए एक आरामदायक और सुरक्षित विकल्प का प्रतिनिधित्व करता है जब अवशिष्ट एंडोमेट्रियल मोटाई कम से कम 3 मिमी है। दूसरी ओर, जब अवशिष्ट मायोमेट्रियम की मोटाई 3 मिमी से कम होती है, तो
पसंदीदा मार्ग लेप्रोस्कोपिक, रोबोटिक, योनि या संयुक्त होना चाहिए, अगर गर्भाशय वेध और मूत्राशय की चोट के जोखिम के कारण, यदि हिस्टेरोस्कोपिक मार्ग चुना जाता है।